負のスパイラルからの脱出
2017年10月20日

歯の治療は、間違えば、間違うほど、負のスパイラルへ。
歯科治療を美容整形で例えると。
とりあえず、「目」を治して、今度は「鼻」そして「口」。
あれ? 何かアンバランス? 表情がおかしい?
では、また「目」→「鼻」→「口」へと治療を重ねる。
このように、患者さんの望む治療は、結果として整合性がとれておらず、まとまり無くなることがあります。
自分の主観だけで治療しても上手くいきません。
総合的に考えて、進めるべきであると考えます。
本気で美容整形にお金をかけるのであれば、最初にある程度のまとまった予算が必要であると聞いたことがあります。
その時々に気になったその部分だけを直すよりも、数十年先を見て、全体的に治すの方が仕上がりも良く、結果的には経済的でもあるとのこと。
まさに、歯科治療も同様の考え方です。
数十年先を予測しながら治療を進めるには、まず、患者さんとの現状と将来に対する共通認識は欠かせません。正しい理解と判断の先に負のスパイラル脱出の鍵が必ずあります。
院長 島田 実
ページを見る
時間の経過と共に気付くこと
2017年10月14日

歯の治療しているのは、何故?
高い治療したのに長持ちしないのは、何故?
歯科医師も歯科衛生士も患者も何の意味も理解せず治療している現実。
闇雲かつ乱暴である。
こうであるべきではないと考えます。
その為には常に治療の目標と意義を明確にし、患者と共に理解を深める姿勢を貫きます。
院長 島田 実
ページを見る
歯の力
2017年10月5日

先日、私の憧れである先生の講演会の抄録に目を通しました。←この言い回し適当ですか?
~歯が悪くなるのは「歯の力」*1~とあります。
この「歯の力」の関連性を説く、証拠はなく、論文もありません。
しかしながら、~歯が悪くなるのは「歯の力」~が原因で間違いと臨床を通して確信し、当院では10年前より矯正治療はじめ全体を考慮した咬合治療を進めておりますが、その先生は、20年前から始めておられたそうです。
現在、ようやく歯科治療において「細菌感染」より「歯の力」が重要であると一般的に認識され始めました。
当院では、今年から矯正治療や咬合治療とともに「ボツリヌストキシン製剤」*1を使用した治療も取り入れ、目に見える効果が出てきています。
「歯の力」の意味を紐解く時代に入り、無駄の無い治療へと向かうことへの期待が高まります。
院長 島田 実
*1:5月の院長ブログ「ボツリヌストキシン製剤の効果」にて紹介。
ページを見る
「舌房」が狭いのは「絶望」
2017年09月15日
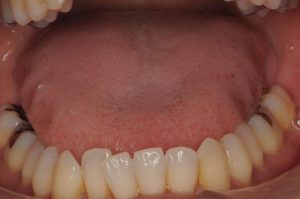
「歯ならびと舌が合ってないから辛い…」。
これは上の写真の30代の女性が言った一言。
過去に矯正治療によって人工的に作られた歯列と、舌との調和がとれておらず「苦しい」と言います。
実は彼女、元歯科衛生士であるからこそこの事実に気づくことが出来たと感じます。なぜなら、このような不調和から心身の健康を損なう方が多くいることを日々の診療を通し、目の当たりにしているからです。
人工的にただ並べられた窮屈な歯列により獲得した狭い空間に、自力で歯を並べることが出来なかった低筋力の舌が閉じ込められる結果、常に舌の側面には歯の圧痕がつきます。
それだけでなく、口の中で特に舌を収める「舌房(ぜつぼう)」や「ベロの部屋」と呼ばれる空間が狭くなると、居心地の悪い舌は逃げるように気道方向へ落ちていき、常に酸素不足の状態に至ります。
ひどい場合は睡眠障害を起こし、朝起きられない、偏頭痛、あくび連発、だるいなどの症状や不定愁訴に悩まされることになるのです。また、ベロの圧痕が舌の潰瘍や癌の原因になることも…。
実は、私自身も20年前に4本抜歯して矯正治療を行い、彼女と同じような状態に現在もあるため、その苦しさ、辛さ…よくわかります。
その経験があるからこそ、患者さんには自分と同じ思いをしてほしくないと、すべての歯科治療において「舌房」への配慮は欠かせません。
そして矯正治療においては、将来、起こりうる問題が見えてきた時点で早めに向き合い、解決へと導きたいと考えております。
“ただ歯が並べばいい”という安易な治療ではなく、“いかに健康的な咬合を獲得し、その状態を維持できるお口を育てる”か、治療を通して共に考えませんか?
院長 島田 実
ページを見る
儲けの前に正しい治療
2017年09月11日

先達て、オーストラリアのDr. Chris Farrellによって考案された「MRC筋機能矯正システム」のセミナーに出席しました。
このシステムは、不正咬合の原因を治療する為の筋機能装置(マウスピースなど)を使用して、歯並び・咬み合わせを改善するものです。
不正咬合の原因となる口腔習癖(舌癖、口呼吸など)を改善することで、子ども自身が良い歯並び・咬み合わせを作る過程を見守り、必要な治療をします。その結果、呼吸を改善することで、健康面においても大きなメリットがあります。
当セミナーには、全国から多くの医師、歯科衛生士が受講され、関心の高さがうかがえました。
ただ、ある医師達の残念な会話を耳にしてしまいました。
「良い治療だけど、歯科医師としては儲からない」と。
確かに、この治療は筋機能装置と舌・口唇や頬の正しい筋肉の使い方の習得(MFT)で健全な顔貌の発育、良好な歯並び・咬み合わせが容易に獲得することが出来ます。
従来の複雑な金具の器具を用いた、いわば器具主導の矯正治療に比べ、本来の原因にアプローチすることで、安定した結果が得られます。適切な時期に治療を開始することで、永久歯の抜歯の必要もなく、これはつまり、結果を得るまでも得てからも歯科医の介入が最小限であることを意味しています。
結果、儲からないと…。
この発言は、ただの経営者としては間違いでは無いが、歯科医師として「儲けの前に、正しい治療」。
これが、責務であると考えます。
院長 島田 実
ページを見る
掌蹠膿疱症
2017年08月2日

皮膚に何らかの症状があれば、誰もが皮膚病とみなし、疑わず「皮膚科」で診察してもらうことでしょう。
ただ、そうではない病気もあります。
それは、手のひらや足の裏に小さな水ぶくれが次々とでき、痛みや痒みを伴う慢性の皮膚疾患「掌蹠膿疱症」です。某芸能人の方がこの病に悩まされ、各科の病院を回り、治療に苦労された話は有名です。
実際は、皮膚科、内科だけでは治らないのです。
この病の原因が「歯科用金属」であると言われています。
実際、当院でも同症状に悩んでおられる患者に対し、治療を行い、皮膚の症状が治ったという症例が複数あります。
治療方法は簡単です。
口の中にある金属を全て外し、身体の中に蓄積された重金属を解毒する為、漢方薬の大黄(だいおう)の服用かアルコールの摂取を促します。体内から金属成分を取り除くようご自身で取り組んで頂き、変化には2カ月から半年程度の時間が必要です。
目の前で起こっている問題の原因は何か、正しく診断し、正しく治療を判断することが「歯科治療」だけなく、「医療」全般に求められていると感じます。
院長 島田 実
ページを見る
医原性疾患
2017年06月12日

近頃、既に手がつけられない状態にある患者に多く出逢います。
治療が出来ないわけではありません。
患者を救う自信はありますし、方法もわかっています。
ただ、悲しいことに私たちの元を訪れた今、既に患者は繰り返しの治療で疲れ果て、お口の中だけでなく心も身体もボロボロ…自身に本当に必要な正しい治療を判断することさえ出来なくなっているのです。
― 医原性疾患 ―
治療が次の治療を産む。最悪の負のスパイラルです。
歯の治療においては、一回一回の安易の治療の積み重ねが招く悲劇とも言えます。
その安易な治療とは「治療」とは程遠く、現実は「問題の先送り」に過ぎないのです。
「かかりつけの歯科医院」をもつことは大事です。
しかし、以下のように感じているならこれまでの治療を根本的に見直すべきかもしれません。
3年通っても健康になっている実感がなく、
5年通っても1年以上治療しない期間がない。
10年通ってみたら自分の歯の本数がどんどん減っていく…。
「歯」それはあなたの身体の大事な一部です。
どうか今、自分のお口の中にある問題に真剣に向き合って下さい。
最後に、私たちは「患者にとって、利益になる治療しかしません」、
「患者にとって、不利益になる治療はしません」。
今後も、この言葉を胸に刻み、患者と向き合います。
院長 島田 実
ページを見る
見えないものを見て治療する時代へ
2017年06月5日

5月の中旬より手術用顕微鏡を用いた診療を導入しております。
当院が導入したのは、カールツァイスメディテック社「歯科手術用マイクロスコープ」です。
導入するにあたり、ドイツの本社、カールツァイス社が認める世界トップクラスの医師である山梨県の秋山歯科医院:秋山勝彦先生の研修に参加しました。
秋山先生は、ある日突然、病院の入口に「普通の歯医者を辞めました」と張り紙をされ、保険診療を一切辞めたそうです。本当にすべき治療を追求した結果の決断です。
当初は、患者数が激減し、色々と大変だったようですが、現在は歯科界で知らない人はいない程の名医として知られています。秋山先生が行う「マイクロスコープ(顕微鏡)」治療技術は肉眼では見えない病巣を取り除き、完治に向かわせることが出来ます。
当院ではまだ導入して日が浅いので、使いこなしていると自慢出来る状況には至りませんが、顕微鏡を覗いて映し出される世界は驚きの連続です。これまで気づかなかった多くのことを指摘し、教えてくれているようで、これまで以上に1本1本の歯を丁寧に治療しなければと身が引き締まる思いです。
院長 島田 実
ページを見る
“街”も“考え方”もクリーンスタイル!
2017年05月12日

前回からの続きでスイス「バーゼル」のお話です。今回は、散策編を紹介します。
「バーゼル」は、スイス、フランス、ドイツの国境に接するライン川沿いのところで、簡単に三国を制覇することできます♪ 緯度の関係で、夜8時まで明るい街中には14世紀に建造された市庁舎など歴史的な建造物が建ち並び、富山市のセントラムのような路面電車が走っていました。何か不思議な感覚を持ったことを記憶しています。
今回のスイスでの滞在を通し、日本とは違う独特の風土を感じることが多々ありました。その中でも最も感じたのは“時間に追われず、一人ひとりがバランス良く生活している”ことです。
日本では考えらえませんが、スイスの鉄道には改札がありません。
この画期的な方法により、あまり混まないようですし、設備投資も要りません。
切符を買ってそのまま車両に乗り、車内で車掌が検札するシステムです。中には、無検札車両もあるようですが、抜き打ちチェックがあり、有効な切符やパスが無ければ、高額な罰金を支払うことになるようです。
結果、車のいらないクリーンな社会を実現しているようで、そのせいか「空気の良さ」は強く実感しました。
また、芸術・文化の街とも言われ、たくさんの美術館や博物館がありました。
そこにはお年寄りが多く、ステキな“おばあちゃん”がいっぱい。昼間から館内のカフェでワイン片手に上機嫌です。日本ではあまり目にしない光景に憧れすら感じます。
最後は、ヨーロッパ圏のお休み事情。
スイスでは、店舗の場合「日曜、祝日」、会社の場合「土・日曜、祝日」は営業しないのです。言い換えれば“働かない”ということ。「ワークライフバランス」が確立した社会は、オンとオフの切り替えが明確で心地よいバランスを常に意識した取り組みは今の私たちが学ぶべきところが多いと感じ、大変勉強になりました。
院長 島田 実
ページを見る
スイスの「ストローマン社」へ
2017年05月10日

今年のゴールデンウィークはInternational Team for Implantology(ITI)パートナー企業の日本法人ストローマン・ジャパンの設立10周年を記念し、スイスのバーゼルで開催される「ITIワールドシンポジウム2017」に参加して参りました。
― 初めての工場見学 ―
5/2~8の1週間、ストローマン社の工場見学、講演会など、インプラントについてじっくりと学ぶカリキュラムです。
今回のメインは、インプラントの製造工場の見学です。
歯科医になり25年。今やインプラントなくして歯科治療は成立しないと考える程、インプラントの重要性を深く認識していますが、その製造過程を見たことはありませんでした。
工場に入るなり、ツーンとした油の匂いがします。意外でした。
インプラントの原料である「チタン」、特に見学したストローマンが特許を持つ「チタン」と「ジルコニア」を混合した特別な金属「ロキソリッド(チタンジルコニウム)」は非常に堅い材料です。
その堅い金属の塊を削り出し、インプラントは作られます。その削合の工程にオイルが必要なのです。
油の匂いこそするものの、工場内はどこも綺麗!
清掃の徹底ぶりは素晴らしく、安心しました。某メーカーでは薄汚い一室で数人のスタッフがひとつの机に向かい内職のようにインプラントを作ると聞いていましたから…。
全ての工程はセキュリティ上、見せてはもらえませんが、随所でクオリティーの高さは実感できました。
さらに、形になったものは、再度分析機にかけられ10本に1本は欠陥品として省かれる。
製品管理も徹底されています。さすが世界シェアトップです。
― なぜ、ストローマンを選ぶ ―
今回、ご一緒した先生のインプラントにまつわるエピソードを紹介します。
参加者の中に、工学部出身の歯科医師がいました。その先生は数あるインプラントメーカーの中から、自分が使うメーカーを選ぶ際、顕微鏡でその表面性状を観察したそうです。
すると、インプラントのネックという被せ物との接合部にあたり、術後口腔内にさらされる部分の鏡面加工の素晴らしさに感激し、「ストローマン」を選んだと言います。美しく鏡のように表面が加工されることで、表面に細菌が定着することはなく、細菌感染による治療予後不良のリスクを減らします。
メーカー選びに顕微鏡が登場するとは私には無い発想なだけに驚きです。工学部らしい考え方ですね。
ちなみに、私がインプラントのメーカーとして「ストローマン」を選んだ理由。
勤務医の時代には他にも様々なメーカーのインプラントを取り扱いました。開業し、自身の医院で長くお付き合いすることになる自分の患者さんにどのインプラントが良いのだろうと色々と考えはしましたが、恥ずかしながら実は直感的に「ストローマン」を選んだのもあります。
今となれば本当にこのメーカーを選んでよかったと心から思い、その想いを確たるものへと立証するような旅になりました。
院長 島田 実
ページを見る























